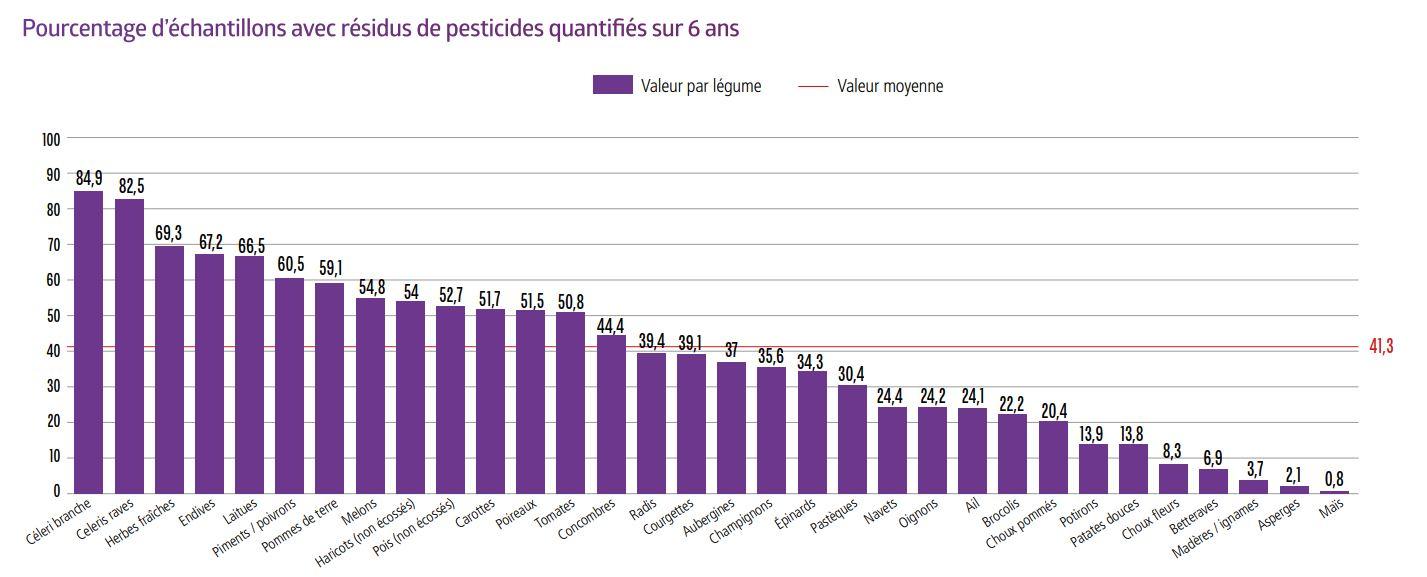
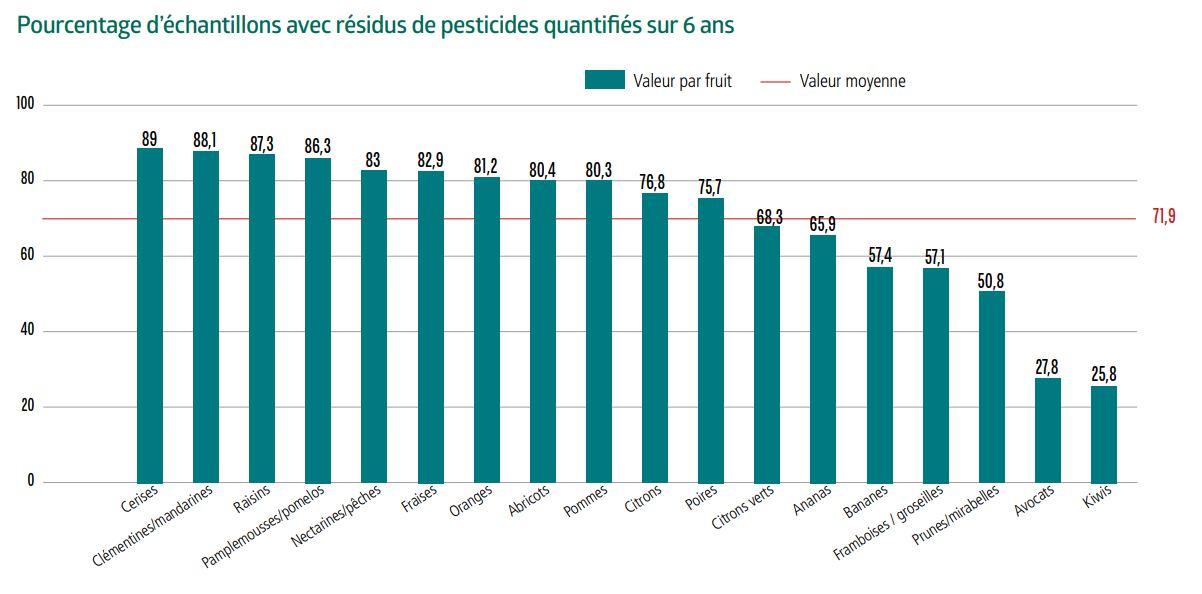
Retrouvez les principales mesures susceptibles d’impacter le secteur complémentaire prévues dans la loi de financement de la Sécurité sociale pour 2025.
Après un parcours législatif complexe, la loi de financement de la Sécurité sociale pour 2025 a enfin été publiée au Journal officiel le 28 février 2025. Exceptionnellement, cette promulgation intervient deux mois après le début de l’année à laquelle elle s’applique.
Toutefois, la loi spéciale du 20 décembre 2024, en autorisant la perception des contributions sociales et en permettant à certains organismes de recourir à l’emprunt dans l’attente de l’autorisation donnée par la LFSS a posé le cadre nécessaire à la continuité de la vie de la nation et notamment à l’activité des régimes sociaux.
Ci-après un panorama des principales mesures du texte, impactant les organismes complémentaires.
Principales mesures visées dans la LFSS 2025
Régulation des dépenses dans le champ conventionnel (article 41)
Face à la forte évolution des dépenses dans le champ de l’imagerie médicale et des transports sanitaires, la LFSS prévoit d’instaurer des mesures de régulation dans ces secteurs afin de maîtriser cette dynamique en cas de non-respect des objectifs conventionnels.
Cette régulation passe par la conclusion d’accords de maîtrise des dépenses qui définissent pour une durée pluriannuelle :
- des objectifs quantitatifs ou une trajectoire de maîtrise des dépenses ;
- des objectifs quantitatifs ou qualitatifs en matière de répartition territoriale de l’offre de soins et de protection de l’indépendance des professionnels de santé ;
- les engagements des partenaires conventionnels mis en œuvre pour respecter ces objectifs ;
- les modalités de suivi, par les partenaires conventionnels, du respect de ces objectifs et de ces engagements ;
- les mesures correctrices à adopter en cas de non-respect de ces objectifs, constaté annuellement en cours d’année.
L’Union nationale des caisses d’Assurance maladie (UNCAM) devra informer les organisations syndicales représentatives, l’Union nationale des organismes complémentaire d’Assurance maladie (Unocam), les fédérations représentatives d’établissements de santé concernés, et les conseils nationaux des ordres concernés de son intention d’ouvrir une négociation en vue de la conclusion d’un accord de maîtrise des dépenses.
En l’absence de conclusion d’un accord au 30 septembre 2025 :
- sur les dépenses d’imageries médicales ;
- dans le champ des transports sanitaires et des transports effectués par une entreprise de taxi ;
permettant à l’Assurance maladie obligatoire de réaliser une économie d’au moins 300 millions d’euros sur les années 2025 à 2027 dans chacun de deux domaines précités, des baisses de tarifs pourront être instaurées unilatéralement, jusqu’au 31 octobre 2025, par le directeur général de l’UNCAM afin d’atteindre les objectifs conventionnels précités.
Contrôle de la pertinence des prescriptions (article 48)
La LFSS propose de renforcer le bon usage et la juste prescription de certains produits de santé et des prestations associées, d’actes ou prestations à fort enjeu de santé publique ou financier (tels que les transports sanitaires, certains examens de biologie ou d’imagerie médicale) en incitant le prescripteur à s’interroger sur sa prescription à partir de quelques critères fondamentaux résultant de référentiels et recommandations de bonnes pratiques.
Les prescripteurs devront renseigner qu’ils ont préalablement consulté le dossier médical partagé (DMP) du patient ou que sa prescription respecte les indications ouvrant droit au remboursement. La prise en charge par l’Assurance maladie d’un produit de santé et de ses prestations associées, d’un acte inscrit sur la liste des produits et prestations visées à l’article L.162-1-7 du code de la Sécurité sociale ou d’un transport de patient pourra être subordonnée au respect de cette obligation.
Il est prévu que les ministres chargés de la santé et de la Sécurité sociale fixent par arrêté, la nature des informations à renseigner par le prescripteur. Cette disposition entrera en vigueur le 1er janvier 2026.
- Cette disposition a fait l’objet de deux réserves d’interprétation du Conseil constitutionnel qui considère :
- d’une part, que le patient devra avoir été informé par le professionnel de santé à l’origine de la prescription de la non prise en charge s’il ne présente pas ce document ;
- et d’autre part, qu’« en l’absence d’un tel document ou si le document indique que ces conditions n’ont pas été remplies, ces dispositions doivent être interprétées comme imposant au prescripteur, lorsqu’il a prescrit au patient un soin qui aurait dû ouvrir droit à une prise en charge, d’établir ou de modifier ce document dans des délais adaptés à l’état de santé du patient et sans qu’il ne puisse en résulter des frais supplémentaires pour ce dernier ».
Lutte contre la fraude – Interdiction des plateformes numériques visant à fournir à titre principal, explicitement ou implicitement, des actes de télémédecine prescrivant ou renouvelant un arrêt de travail (article 54).
La LFSS prévoit explicitement :
- une interdiction des plateformes numériques ayant pour but de prescrire ou de renouveler, par téléconsultation, des arrêts de travail ;
- une interdiction pour les médecins qui exercent à titre principal à l’étranger de prescrire des arrêts de travail.
Encadrement du transport sanitaire réalisé par les taxis (article 59)
Les dépenses de taxi ont progressé de 36 % entre 2019 et 2023 pour atteindre les 2,9 Md€. Selon le rapport « Charges et Produits » de l’Assurance maladie pour 2025, cette augmentation des dépenses est due au report d’une partie des trajets réalisés par les véhicules sanitaires léger (VSL) vers les taxis.
La LFSS 2025 prévoit que les frais d’un transport effectué par une entreprise de taxi ne puissent donner lieu à remboursement que s’il existe une convention entre cette entreprise et un organisme local d’Assurance maladie (CPAM).
Cette convention conclue pour une durée de cinq ans maximum devra être conforme à une convention cadre nationale. Elle précisera notamment « les conditions relatives aux besoins territoriaux de transport des patients auxquelles sont subordonnées l’accès aux conventionnements et le maintien du conventionnement des entreprises de taxi, qui peuvent être adaptées au niveau local » ainsi que « les règles de facturation et de tarification des transports partagés » applicable sur le territoire concerné.
Par ailleurs, un décret (n° 2025-202) du 28 février 2025 relatif aux conditions de mise en œuvre des transports partagés de patients vient définir les conditions de mise en œuvre des transports partagés de patients tenant en particulier aux caractéristiques du trajet et à l’organisation de la prise en charge au sein du lieu de soins.
Pour rappel, le transport partagé consiste à transporter simultanément au moins deux patients dans un même véhicule, sur tout ou partie du trajet.
Ce type de transport est proposé aux patients lorsque, selon la prescription du médecin, leur état de santé le permet. Le décret précise que les patients doivent être informés par le prescripteur et l’organisateur du transport des modalités et des implications d’un transport partagé, notamment en termes de prise en charge par l’Assurance maladie. En cas de refus du patient, un coefficient de minoration sera appliqué au tarif de remboursement, et le patient ne pourra pas bénéficier de la dispense d’avance des frais.
Prévention (article 63)
La LFSS instaure, à compter du 1er avril 2025, l’examen bucco-dentaire (EBD) annuel pour les jeunes jusqu’à 24 ans. Le dispositif rebaptisé « M’T dents tous les ans ! »[1] prévoit une obligation de prise en charge intégrale du ticket modérateur des examens bucco-dentaires de prévention annuels (article L.2132-2-1 du code de la santé publique) ainsi qu’une interdiction de reste à charge pour :
- les enfants à partir de l’année qui suit leur 3e anniversaire ;
- les adultes dans l’année qui suit leur 18e anniversaire et jusqu’à l’année qui suit leur 24e anniversaire.
Cet examen doit être réalisé par un chirurgien-dentiste ou un médecin qualifié en stomatologie. Il est cofinancé par l’Assurance maladie obligatoire (AMO) et les organismes complémentaires d’Assurance maladie (OCAM). Cette obligation est intégrée dans le cahier des charges du contrat responsable.
Enfin, l’arrêté du 23 aout 2023 portant approbation de la convention nationale organisant les rapports entre les chirurgiens-dentistes libéraux et l’assurance maladie prévoit une revalorisation à hauteur de 10 € de ces EBD.
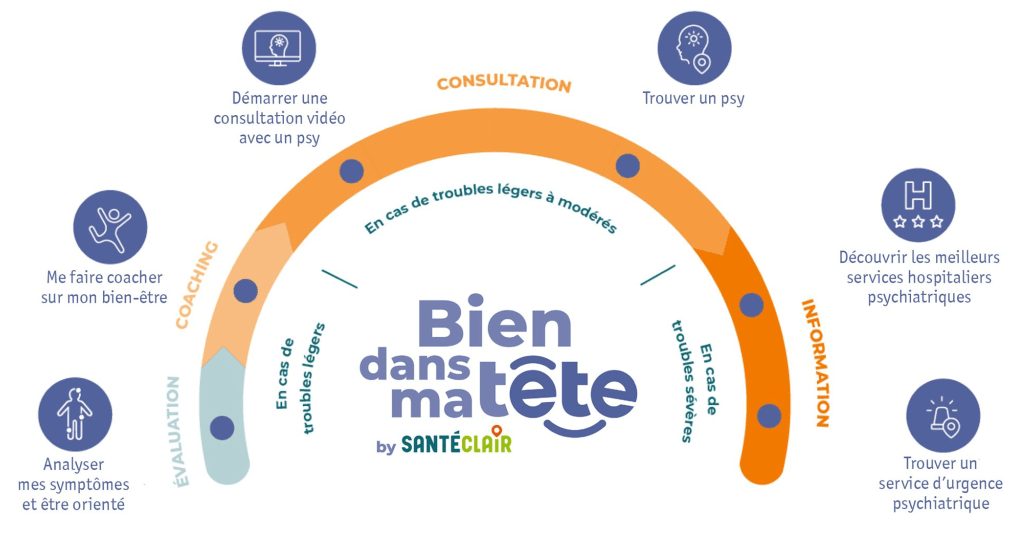
Évolution du dispositif « Mon soutien Psy » (article 66)
Pour rappel, depuis juin 2024 la séance chez le psychologue est portée à 50 € (soit + 20 €) et la prise en charge est désormais passée à 12 séances par an au lieu de 8. Cette augmentation du nombre de séances prise en charge par la Sécurité sociale, bien qu’annoncé sur le site de l’Assurance maladie, reste à acter dans le code de la Sécurité sociale (cf article R162-65).
L’article 65 de la LFSS vise à faciliter l’accès au dispositif « Mon soutien psy » en supprimant la condition de l’adressage préalable du médecin traitant pour accéder aux psychologues conventionnés.
Mesures prévues dans le PLFSS supprimées de la LFSS 2025
Revalorisation des pensions de retraites
Pour réduire le déficit de la branche vieillesse, le projet de loi déposé en octobre 2024 envisageait initialement de reporter la revalorisation des retraites de base au 1er juillet 2025 (au lieu du 1er janvier). Lors de l’examen du texte, le dispositif avait été assoupli pour permettre une revalorisation différenciée des retraites en fonction de leur montant.
Cette revalorisation des pensions de retraite devait s’opérer en deux temps :
- au 1er janvier 2025 : toutes les pensions de retraites devaient être revalorisées à un taux qui devait être fixé par décret correspondant à la moitié de l’inflation prévue (+ 0,8 %).
- au 1er juillet 2025 : seules les retraites dont le montant total est inférieur à 1 500 € brut (base + complémentaire) devaient être revalorisées par décret au niveau de l’inflation (+ 1,6 % annuel) et devaient bénéficier d’un rattrapage du manque à gagner entre janvier et juin.
Ce séquencement de la revalorisation des pensions de retraite devait emporter une réduction de 500 millions d’euros sur les projections d’économies envisagées par le gouvernement, qui s’établissaient initialement à 3,6 milliards d’euros d’économies.
Toutefois, du fait du rejet du texte et de la censure du gouvernement de Michel Barnier par l’Assemblée nationale le 4 décembre 2024, toutes les retraites ont finalement été revalorisées à hauteur de l’inflation (2,2 %) à compter du 1er janvier 2025
« Taxe lapin »
Le projet de loi de financement de la Sécurité sociale (PLFSS) pour 2025 prévoyait d’introduire la fameuse « taxe lapin », qui visait à sanctionner financièrement les patients qui n’honorent pas leur rendez-vous médical.
L’article 52 de la LFSS pour 2025, prévoyait que l’établissement de santé, le service de santé, le centre de santé ou le professionnel de santé exerçant à titre libéral pouvaient exiger le paiement d’une pénalité de la part du patient, dans deux cas de figure :
- si le patient ne se présentait pas à une consultation ou ;
- si le patient annulait son rendez-vous, sans respecter un délai raisonnable avant la date prévue.
L’article précisait toutefois d’encadrer cette mesure. Ainsi, « la taxe Lapin » ne pouvait pas être réclamée si le patient justifiait :
- d’un motif impérieux d’ordre personnel ou familial ;
- d’un motif de santé l’empêchant de se présenter à la consultation médicale.
Cette disposition a été supprimée de la LFSS car jugée non-conforme à la Constitution. Les sages ont, en effet considéré « qu’en s’abstenant de définir lui-même la nature de la pénalité susceptible de s’appliquer en vertu des dispositions contestées et d’encadrer son montant ainsi que les conditions de sa mise en œuvre, le législateur a privé de garanties légales les exigences constitutionnelles découlant du onzième alinéa du Préambule de la Constitution de 1946[2] » qui « garantit à tous » la « protection de la santé ».
Mesures hors PLFSS 2025
Évolution de la TSA à la charge des OCAM
Annoncée par la ministre de la Santé lors d’une interview télévisée en début d’année, la taxation des organismes complémentaires d’Assurance maladie a été annoncée par le gouvernement. Le but de cette dernière étant de récupérer les augmentations de cotisations (+ 6 %) prétendument anticipées par les organismes complémentaires en 2025 en vue des reports de charges annoncés mais finalement non appliqués dans le cadre du projet de loi de financement de la Sécurité sociale pour 2025 [Ndr : des baisses de remboursement des médicaments et des consultations médicales avaient initialement été annoncées par le gouvernement avant d’être abandonnées].
Le montant et l’assiette de cette taxe n’ont, pour le moment pas encore été arrêtés, même si l’option d’une évolution du taux de la TSA reste, à date, la solution privilégiée.
Baisse du plafond d’indemnisation des IJSS
Cette mesure ne figurait pas dans le PLFSS mais a été présentée par la ministre du Travail lors de la conférence de presse de présentation du PLFSS.
Le Gouvernement envisageait de réduire le plafond de rémunération prise en compte pour le calcul des indemnités journalières de la Sécurité sociale de 1,8 SMIC à 1,4 SMIC initialement à compter du 1er janvier 2025. L’objectif de cette mesure étant, à l’époque, d’économiser 600 millions d’euros.
Un projet de décret actant cette baisse avait été présenté au Conseil de la CNAM, début novembre 2024, qui avait rendu un avis négatif au projet de texte. Enfin, l’Unocam avait demandé que la mesure ne soit appliquée qu’à partir du 1er juillet 2025.
Le décret n° 2025-160 du 20 février 2025 relatif au plafond du revenu d’activité servant de base au calcul des indemnités journalières dues au titre de l’Assurance maladie, acte formellement cette mesure.
Ce texte abaisse le plafond de revenus d’activités antérieurs, pris en compte dans le cadre du calcul des indemnités journalières dus au titre de l’assurance maladie (IJSS), de 1,8 à 1,4 fois le salaire minimum de croissance (SMIC).L’IJSS maximale, passe ainsi de 53,31€ à 41,47€. Les dispositions du présent décret sont applicables aux indemnités journalières versées au titre d’arrêts de travail débutant à compter du 1eravril 2025.
Annulation de l’augmentation du TM sur les consultations et les médicaments
Dans sa déclaration de politique générale du 14 janvier 2025, le Premier ministre a annoncé que la mesure de déremboursement des consultations médicales et de certains médicaments, présentée au démarrage de l’examen du PLFSS devant le Sénat en novembre dernier, ne serait finalement pas reprise.
[1] Le dispositif initial « M’T dents » prévoyait un examen tous les 3 ans aux enfants à partir de l’âge de 3 ans et aux jeunes jusqu’à l’âge de 24 ans.
[2] Préambule de la Constitution 11. « Elle garantit à tous, notamment à l’enfant, à la mère et aux vieux travailleurs, la protection de la santé, la sécurité matérielle, le repos et les loisirs ».